成都商报红星新闻消息,2月18日,权威医学杂志《柳叶刀》在线发布了全球首例新冠肺炎(COVID-19)逝者的病理报告。这份报告详细讲述了一名50岁男子从发病到死亡的全过程,通过患者死亡后微创病理检查(该方法与临床采用的组织活检操作相同,只是操作时间在患者死亡后),在遗体上获取活检标本,从而研究出该逝者的病理特征。
据悉,该论文由中科院院士王福生领衔,解放军总医院第五医学中心发表,研究团队包括了代表中国临床研究最高水平的国家感染性疾病临床医学研究中心。研究人员指出,此研究将有助于了解新冠肺炎的发病机制,并改进对该病的临床救治策略。
患者看病全过程 发病14天后死亡
该论文在开头指出,新冠肺炎是一种急性疾病,病死率为2%。截至2月15日,确诊病例66580例,死亡1524例。然而,由于几乎无法进行尸检或活组织切片检查,目前尚无病理报告。因此,研究人员通过“尸检”获取了组织活检样本(死亡后微创病理检查),研究了一名死于新冠肺炎患者的病理特征。
据悉,这名50岁男子于2020年1月21日前往医院,因发烧、发冷、咳嗽、疲劳和呼吸急促等症状而被收治。诊疗中,他报告了1月8日至12日到武汉的旅行记录,在1月14日(生病的第一天)有轻微的寒战和干咳的最初症状,但没去看医生,一直工作到1月21日。胸片显示两肺多处斑片状影,取咽拭子标本。1月22日确诊。

根据疾病最初出现的天数和入院天数确定的病程时间表。图自《柳叶刀》
他立即被送进隔离病房,并通过接受氧气面罩补充氧气。给予干扰素α-2b(500万单位,每日两次,雾化吸入)和洛匹那韦联合利托那韦(500 mg,每日两次,口服)抗病毒治疗,莫西沙星(0.4克,每日1次,静脉注射)预防继发感染。鉴于其严重的呼吸短促和低氧血症,医生给其使用了甲泼尼龙(80毫克,每日两次,静脉注射)以减轻肺部炎症。
服药后患者体温由39.0℃降至36.4℃,但咳嗽、呼吸困难、乏力等症状无明显改善。发病第12天,首次就诊后,胸部胸部X光片显示双肺进行性浸润和弥漫性网格状阴影。由于患有幽闭恐惧症,患者多次拒绝重症监护病房的呼吸机支持;因此,患者接受了高流量鼻插管(HFNC)氧疗(60%浓度,流速40L/min)。发病第13天,患者症状仍然没有改善,但血氧饱和度保持在95%以上。发病第14天下午,其低氧血症和呼吸急促恶化。

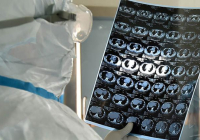
发病后第8天、第10天和第12天进行胸片检查。(A)双肺的亮度降低并倍增 观察到斑片状阴影增多。心影轮廓大致在正常范围内。横膈膜面光滑,肋膈角清晰(发病第8天)。(B)双肺呈现弥漫性毛玻璃样阴影(发病第10天)。(C)胸片显示双肺进行性浸润,弥漫性网格状影。肺左侧上、下小叶可见小面积肺气肿(发病第12天)。图自《柳叶刀》
尽管接受了HFNC氧疗(100%浓度,流速40L/min),但患者的血氧饱和度降至60%,出现心脏骤停。患者立即接受了有创通气、胸外按压和肾上腺素注射。不幸的是,营救没有成功,该男子于北京时间1月27日18:31死亡。
病理特征和非典、MERS明显相似
就在患者死亡后的当天,研究人员立即对遗体采取了活检样本的提取,这些样本取自该患者的肺、肝和心脏组织。组织学检查显示,该病例双侧弥漫性肺泡损伤伴细胞纤维黏液样渗出物。右肺可见明显的肺细胞脱落和透明膜形成,提示急性呼吸窘迫综合征(ARDS)。左肺组织显示肺水肿伴透明膜形成,提示早期ARDS。两肺均可见以淋巴细胞为主的间质性单核细胞炎性浸润。多核合胞体细胞伴非典型性肺细胞增大具有非典型肺炎细胞的多核合胞细胞。肺泡腔内可见细胞核较大、核仁明显,两亲性粒状细胞质,呈病毒性细胞病变样改变。核内或胞浆内未发现明显的病毒包涵体。

新冠肺炎重症患者右(A)、左(B)肺组织、肝组织(C)、心脏组织(D)病理表现。图自《柳叶刀》
论文由此指出,新冠肺炎的病理特征明显类似于SARS和中东呼吸综合征(MERS)冠状病毒感染。对患者的肝活检样本进行分析,新冠肺炎感染表现为中度微血管脂肪变性,轻微的小叶和门脉活动,而此种病理改变,既有可能来源于新冠肺炎的感染,也有可能是药物引起的肝损伤。在心脏组织中,有一些间质单核细胞炎性浸润,但无其他实质性损害。
通过对外周血进行流式细胞分析,研究人员发现外周CD4和CD8 T细胞数量明显减少,但是细胞的状态较为活跃,证据是标记物HLA-DR在两种细胞中双阳性较高。(CD4细胞中占 3.47%,CD8细胞中占39.4%) 此外,在CD4阳性T细胞中,表达有关促炎反应的CCR4+CCR6+Th17标记物的浓度比例逐渐增加。CD8阳性 T细胞含有高浓度的细胞毒性颗粒,其中31.6%的细胞穿孔素阳性,64.2%的细胞颗粒溶解素阳性,双阳性细胞占30.5%。
研究称,这些结果表明病人的T细胞存在过度激活现象,具体表现为Th17的增加和CD8 T细胞毒性的增加,这些在一定程度上导致了严重的免疫反应,致使病人受到自身免疫侵害。
淋巴细胞减少 可能是关键因素
研究人员进行的X射线图像显示,患者肺炎进展迅速,左右肺之间有些差异。此外,肝组织显示中度微血管脂肪变性和轻度小叶活动,但尚无确凿证据支持该症状是由新冠肺炎感染或药物引起的肝损伤。
在心脏组织中没有发现明显的组织学变化,这表明新冠肺炎感染可能不会直接损害心脏。
虽然不建议常规使用糖皮质激素治疗COVID-19肺炎,但根据研究人员的肺水肿和肺透明膜形成的病理学表现,重症患者应考虑及时、适当地使用糖皮质激素和呼吸机支持,以阻止ARDS的进展。
研究人员提到,淋巴细胞减少是新冠肺炎患者的常见特征,可能是与疾病严重程度和死亡率相关的关键因素。
在此严重的新冠肺炎病例中,研究人员指出,他们的临床和病理学发现不仅可以帮助确定死亡原因,还可以提供有关新冠肺炎相关性肺炎发病机理的新见解,这可能有助于医生及时制定类似重症患者的治疗策略,降低死亡率。
原标题:《柳叶刀》发布首份新冠肺炎逝者病理报告 有助了解发病机制
【免责声明】上游新闻客户端未标有“来源:上游新闻-重庆晨报”或“上游新闻LOGO、水印的文字、图片、音频视频等稿件均为转载稿。如转载稿涉及版权等问题,请与上游新闻联系。